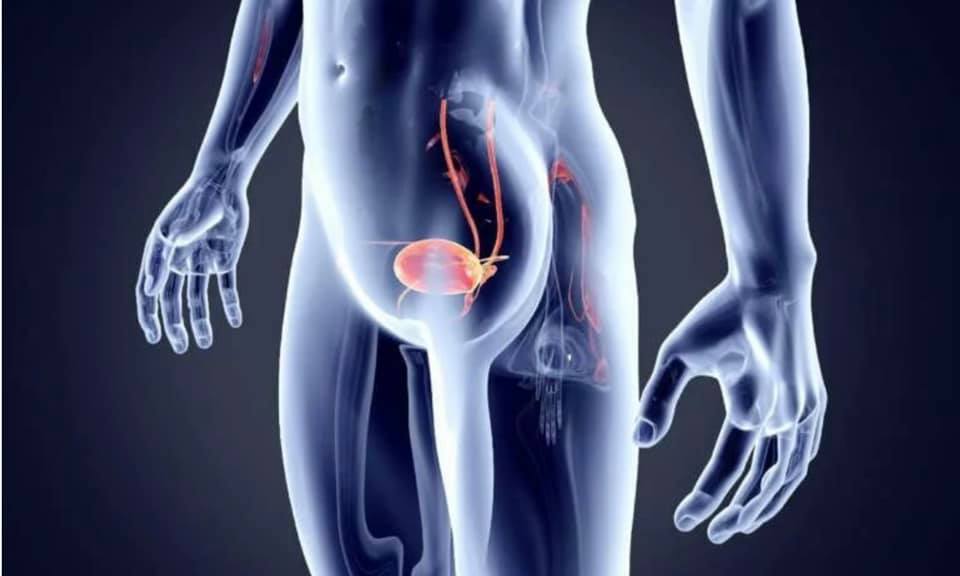
Рак мочевого пузыря
Давайте поговорим о факторах риска возникновения данного заболевания, симптомах, которые должны насторожить, возможностях профилактики и, конечно, динамического наблюдения после завершения лечения. Рассмотрим данные, представленные в рекомендациях Ассоциации онкологов России, Российского общества онкоурологов, Российского общества урологов, а также Российского общества клинической онкологии, утвержденных в 2020г.
Рак мочевого пузыря – наиболее часто встречаемая злокачественная опухоль мочевыводящих путей. В структуре онкологической заболеваемости он занимает 7-е место у мужчин и 17-е место у женщин. Чаще всего данная патология встречается в возрасте 50-80 лет, а пик заболеваемости приходится на седьмое десятилетие жизни пациента. При этом мужчины болеют в 3 раза чаще, чем женщины.
ФАКТОРЫ РИСКА развития РМП
Рак мочевого пузыря – полиэтиологическое заболевание. Значительное число случаев РМП связано с влиянием канцерогенных веществ, выделяемых с мочой, на уротелий.
➢ Курение табака — наиболее значимый и хорошо изученный фактор риска, так как в табачном дыме содержатся ароматические амины и полициклические ароматические углеводороды, которые выводятся почками и оказывают канцерогенное влияние на уротелий, выстилающий мочевой пузырь. Имеется прямая связь между риском развития заболевания, количеством выкуриваемых сигарет, длительностью курения, видом табачной продукции. Вероятность развития РМП у курящих мужчин выше на 50– 60 %, а у женщин на 20–30 % по сравнению с некурящими. В исследованиях было показано, что продолжительность воздержания после прекращения курения пропорционально сокращает риск развития заболевания. В случае немедленного отказа риск возникновения РМП в течение первых 4-х лет снижался на 40 % и на 60 % – в течение 25 лет.
➢ Профессиональные вредности (красильных, резиновых и каучуковые предприятия, нефтяные и алюминиевые производства, ткацкая промышленность, использование смол, пластмасс и т.д. – известно более 40 потенциально опасных производств). Имеются данные о повышенном риске развития РМП среди водителей автотранспорта у водителей грузовиков риск развития РМП – в 1,17 раз выше, а у водителей автобусов – в 1,33.
➢ Бытовые вредности (потребление воды с высоким содержанием мышьяка (Чили, Аргентина, Тайвань), побочными продуктами хлорирования, полученными при взаимодействии хлора с органическими веществами, содержащимися в воде. В одном исследовании было показано, что риск развития заболевания при потреблении хлорированной воды у мужчин возрастает в 1,8 раза, а у женщин – в 1,6
➢ Лекарственные вещества:
— анальгетики, содержащие фенацетин – увеличение риска развития РМП в 2,0–6,5 раза при их постоянном применении. В настоящее время данный анальгетик и препараты, содержащие его, изъяты из обращения на территории РФ и во многих других странах
— циклофосфамид – алкалоидное средство, применявшееся для лечения злокачественных опухолей — увеличение риска развития РМП более чем в 4,5 раза при его применении
— пиоглитазон – гипогликемическое средство, используемое в лечении инсулинонезависимого сахарного диабета. Не применяется в ряде стран по причине достоверных данных о риске возникновения РМП уже в течение первого года
➢ Радиация (увеличивает риск развития РМП у пациентов, перенесших облучение области таза по поводу рака цервикального канала, яичников, предстательной железы, прямой кишки в 1,5–4 раза и пропорционально величине дозы облучения. Наибольший риск развития заболевания — у пациентов, перенесших облучение 5–10 лет назад.
➢ Паразитарная инфекция — Шистосоматоз (острая и хроническая болезнь, вызываемая паразитическими червями (трематодами из рода Schistosoma). Инфицирование людей происходит во время сельскохозяйственной, домашней, производственной деятельности и даже во время купания в воде, зараженной паразитами. Чаще всего встречается на Ближним Востоке, в Юго-Восточной Азии и Северной Африке. У мужчин риск развития РМП повышается в 3,9 раза, у женщин — в 5,7 раз.
➢ Наличие хронических процессов в мочевом пузыре (хронический цистит, мочекаменная болезнь, явления уростаза (задержки мочи, неполного опорожнения мочевого пузыря
➢ Длительно стоящий мочевой катетер также повышает риск развития РМП.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ, которые могут насторожить в отношении развития РМП зависят от степени распространенности процесса.
 На ранних стадиях, как и при многих других онкологических процессах, заболевание чаще протекает бессимптомно. Могут отмечаться лишь признаки имеющихся других заболеваний мочевыделительной системы (цистит, простатит, мочекаменная болезнь и т.д.)
На ранних стадиях, как и при многих других онкологических процессах, заболевание чаще протекает бессимптомно. Могут отмечаться лишь признаки имеющихся других заболеваний мочевыделительной системы (цистит, простатит, мочекаменная болезнь и т.д.)
 Без болевая макрогематурия (Наличие видимой крови в моче, покраснение мочи) – самый распространенный признак, который требует немедленного обращения к специалисту.
Без болевая макрогематурия (Наличие видимой крови в моче, покраснение мочи) – самый распространенный признак, который требует немедленного обращения к специалисту.
 Учащенное и болезненное мочеиспускание, императивные (срочные, повелительные) позывы к мочеиспусканию
Учащенное и болезненное мочеиспускание, императивные (срочные, повелительные) позывы к мочеиспусканию
 Боли в малом тазу, в пояснице (при блоке мочеточника и развитии гидронефроза), в костях (при диссеминации процесса и метастатическом поражении костей).
Боли в малом тазу, в пояснице (при блоке мочеточника и развитии гидронефроза), в костях (при диссеминации процесса и метастатическом поражении костей).
 При распространенном заболевании и генерализации процесса возможно появление слабости, повышенной утомляемости, резком снижении массы тела.
При распространенном заболевании и генерализации процесса возможно появление слабости, повышенной утомляемости, резком снижении массы тела.
В опубликованных рекомендациях указано, что ПРОФИЛАКТИКИ рака мочевого пузыря на сегодняшний день не существует, однако, зная основные факторы риска, есть возможность снизить вероятность развития данного серьезного заболевания. Это – и отказ от курения, и использование специальных защитных средств в работе на вредных производствах (респираторы), и отказ от употребления хлорированной воды, избегание контакта с водой, зараженной паразитами, и, конечно, своевременное лечение хронических заболеваний мочевыделительной системы.
Совершенствование методик лечения, создание новых подходов к терапии позволяет все большему числу больных излечиться от столь серьезной болезни. Именно поэтому крайне важно ДИНАМИЧЕСКОЕ НАБЛЮДЕНИЕ за пациентом, перенесшим РМП.
Рекомендуется придерживаться следующих алгоритмов динамического наблюдения:
 При органосохраняющем лечении у пациентов с немышечно-инвазивным РМП:
При органосохраняющем лечении у пациентов с немышечно-инвазивным РМП:
 Цистоскопия и микроскопическое исследование осадка мочи — 1 раз в 3 мес. в течение 2 лет, далее каждые 6 мес.
Цистоскопия и микроскопическое исследование осадка мочи — 1 раз в 3 мес. в течение 2 лет, далее каждые 6 мес.
 УЗИ малого таза, брюшной полости (опционально)
УЗИ малого таза, брюшной полости (опционально)
 КТ грудной и брюшной полостей — 1 раз в 6 мес., через 1 год – каждые 12 мес.
КТ грудной и брюшной полостей — 1 раз в 6 мес., через 1 год – каждые 12 мес.
 МРТ малого таза 1 раз в 12 мес
МРТ малого таза 1 раз в 12 мес
 После радикальной цистэктомии:
После радикальной цистэктомии:
 УЗИ малого таза, брюшной полости (опционально)
УЗИ малого таза, брюшной полости (опционально)
 КТ грудной и брюшной полостей 1 раз в 6 мес., через 1 год – каждые 12 мес. [
КТ грудной и брюшной полостей 1 раз в 6 мес., через 1 год – каждые 12 мес. [
 МРТ малого таза 1 раз в 12 мес.(опционально)
МРТ малого таза 1 раз в 12 мес.(опционально)
 У пациентов сТаT1 опухолями — цистоскопия и цитологическое исследование мочи — через 3 мес. пациентам. Если результат отрицательный, последующую цистоскопию рекомендуется проводить через 9 мес., а затем –ежегодно в течение 5 лет
У пациентов сТаT1 опухолями — цистоскопия и цитологическое исследование мочи — через 3 мес. пациентам. Если результат отрицательный, последующую цистоскопию рекомендуется проводить через 9 мес., а затем –ежегодно в течение 5 лет
 При высоком риске развития рецидива — цистоскопия и микроскопическое исследование осадка мочи, исследование функции печени и почек — через 3 мес. Если результат отрицательный, последующие цистоскопию и цитологию необходимо повторять каждые 3 мес. на протяжении 2 лет и далее каждые 6 мес. до 5 лет, а затем – 1 раз в год
При высоком риске развития рецидива — цистоскопия и микроскопическое исследование осадка мочи, исследование функции печени и почек — через 3 мес. Если результат отрицательный, последующие цистоскопию и цитологию необходимо повторять каждые 3 мес. на протяжении 2 лет и далее каждые 6 мес. до 5 лет, а затем – 1 раз в год
 При высоком риске развития рецидива — ежегодное (регулярное) обследование верхних мочевыводящих путей с помощью КТ с контрастированием.
При высоком риске развития рецидива — ежегодное (регулярное) обследование верхних мочевыводящих путей с помощью КТ с контрастированием.
Анна Мерзлякова — доктор НМИЦ онкологии имени Блохина